DİYABETES MELLİTUS (ŞEKER HASTALIĞI) NEDİR?
Diabetes mellitus (şeker hastalığı), pankreasta ß (beta) hücreleri tarafından üretilen İNSÜLİN hormonunun işlevsiz olmasından kaynaklıdır. Bu işlevsizlik değişik mekanizmalarla olmaktadır. Ya az salgılanır, ya salgılanması bozuktur ya da bu hormonun vücutta etkisizdir yani pankreasta üretilmekte ancak fonksiyon görmemektedir. Bu durumlarda şeker, insülin tarafından hücre içine sokulamaz, hücre dışında kalır ve insanların kan şekeri yükselir. Diyabetes mellitus kronik bir rahatsızlıktır. Bütün vücudu etkileyen sistemik rahatsızlıklara yol açar. Kan şekeri düzeyi insülin hormonu tarafından kontrol edilir. Vücudun insülin hormon üretimi yeterli değilse ya da insülin hormonuna hücresel düzeyde direnç varsa kan şekeri yükselir ve şeker hastalığı ortaya çıkar.
Ülkemizde yapılan en son diyabet taraması olan ve İstanbul Tıp Fakültesi ile Sağlık Bakanlığı işbirliğinde yürütülen TURDEP-II adlı araştırmada 20 yaş üzerindeki diyabet görülme oranının %14 değerine ulaştığı bulunmuştur. Türkiye’de diyabet oranı her geçen yıl artmaktadır. 1998 yılında %7,5 olan diyabet oranı 12 yıl sonra %14’e çıkmıştır.
KAÇ ÇEŞİT ŞEKER HASTALIĞI VARDIR?
Şeker hastalığı Tip1 ve Tip2 diyabet olarak ikiye ayrılır.
Tip 1 diyabetes mellitus; gençlerde görülen diyabettir. Genellikle 10 ile 25 yaş arasında başlar. Bunun görülme sıklığı çok azdır ve şeker hastalarının toplamına oranla % 5-7’dir. Tip 1 diyabette veya genç tipi dediğimiz diyabette, sebep olarak daha çok insülin yokluğu gösterilebilir. Genetik olarak Pankreastaki beta hücre harabiyeti nedeniyle, genellikle baştan beri insüline bağımlı, obezite ile ilgisi olmayan bir diyabet şeklidir. Bu tip diyabette, mutlaka insülin gereklidir. Pankreas nakli son dönemlerde bu tip diyabette uygulanmaktadır.
Metabolik cerrahi dediğimiz değişik ameliyat tekniklerinin bu tip diyabetin tedavisinde yeri yoktur.
Hastanın vücudu insülin üretiyor ancak yeteri kadar kullanamıyor ise veya az üretiyorsa Tip 2 diyabetes mellitus olarak adlandırılır. Daha çok 25 yaş ve üstünde görülen bir diyabet tipidir. Tip 2 diyabeti de kendi içinde gruplayabilmekteyiz.
GRUP 1 - Ağır insülin eksikliği olan hastaların durumudur. Tip 1 diyabet hastalarına benzemektedir. Vücutlarında insülin bulunmamaktadır.
GRUP 2 - Ağır insülin direnci bulunan hastalar, insülin üretiliyor ancak vücut artık buna bir tepki vermiyor. Bu hastalar obez gruptur. Vücuttaki fazla yağ dokusu temel problemdir
GRUP 3 - Obezite bağlantılı orta şiddetteki diyabet, genelde çok aşırı kilolu insanlarda görülüyor,
GRUP 4 - Yaş bağlantılı orta şiddetteki diyabet- hastalar diğer gruplardan çok daha ileri yaşlarda ve hastalık daha orta şiddette seyrediyor. Burada da insülin yapan hücre harabiyeti söz konusu.
Özellikle grup 2 ve grup 3 TİP 2 DİYABETES MELLİTUS hastaları fazla kiloludur. Bunun sebebi ise, daha çok insüline karşı asıl hedef hücrelerde meydana gelen, vücuttaki fazla yağ dokuya bağlı bir direncin oluşudur. Beden kitle indeksi 30 ve üzeri olan bu hastalar METABOLİK CERRAHİ ameliyatlarından; tüp mide, transit bipartisyon, RNY gastrik bypass ve minigastrik bypass ameliyatlarından fayda görebilir.
Diğer sekonder diyabet çeşitleri ise; değişik genetik faktörlerin, enfeksiyonların, ilaçların, immünolojik faktörlerle kişilerde beta hücre harabiyeti olmakta ve şeker hastalığı oluşmaktadır.
Kanda şeker oranı 70-110 mg/dl normaldir. Aç karnına ölçülen değerler bu sınırlardadır. Serum içerisindeki şeker ayrıca kan hücreleri içinde de taşınır ki buna hemoglobine bağlı şeker denir. Hemoglobin A1c, son 3 aylık kan şekeri seviyesini gösterir. Bu da % 6’dan az olmalıdır. Bunun % 6 oranının üzerine çıkması, kandaki şekerin yüksekliği demektir. Bu hastalara şeker yükleme testi (OGTT testi, oral glukoz tolerans testi) yapılarak hastalarda şeker hastalığı tespit edilir.
Şeker Hastalığının Belirtileri ve Bulguları Şeker Hastalığının Belirtileri ve Bulguları KLASİK BELİRTİLERİ:
1. Sık idrara çıkma, TIP DİLİNDEKİ ADI İLE Poliüri
2. Çok su içme, TIP DİLİNDEKİ ADI İLE Polidipsi
3. Çok yemek yeme, TIP DİLİNDEKİ ADI İLE Polifaji
4. Kilo kaybı
Diyabet yani şeker hastalığının diğer belirtileri:
1. Yorgunluk
2. Ağız kuruluğu
3. Vücuttaki yaraların geç iyileşmesi
4. Ciltte kuruma ve kaşıntı
5. Sık geçirilen enfeksiyonlar
6. Görmede bulanıklık
7. Cinsel sorunlar, iktidarsızlık, cinsel isteksizlik
8. Ellerde ve ayaklarda uyuşma, yanma, batma ve karıncalanma. Diyabetik nöropati, yani diyabetin sinirlerde yaptığı tahribat belirtisidir.
Şeker Hastalığının Tedavisi
Diyabet tedavisinde amaç, kan şekerini belli düzeyde tutmak, çok inip çıkmasının önüne geçmektir. Bu şekilde şeker hastalığının komplikasyonlarının gelişimi önlenir veya gelişmiş komplikasyonların seyri yavaşlar.
Tedavinin bir parçası da hastaların boy kilo oranı (beden kitle indeksi)’nı belli bir seviyede tutmaktır. Bu süreçte kilo fazlası olanların da mutlaka kilo vermesi önemlidir. Bu ilaç tedavisinin de başarısını arttıracaktır.
Sağlıklı Beslenme:
Düşük karbonhidratlı, mümkün mertebe glisemik indeksi düşük karbonhidrat seçimi önemlidir. Beyaz un, tatlılar, pirinç uzak durulması gereken gıdalardır. Yulaf tercih edilmesi gereken karbonhidrattır.
Egzersiz:
Egzersiz insülin direncinin kırılmasına, enerji harcanarak yağ yakımına sebep olur. Haftada 4 gün en az 45 dk egzersiz önerilmektedir.
İlaç / İnsülin:
İnsülin, pankreas tarafından üretilen ve şekerin hücre içine girmesine neden olarak şekeri düşüren bir hormondur. Etkisizliğinde veya eksikliğinde tedaviye dışarıdan eklenebilir.
İlaçlar genel olarak 5 gruptur.
Sulfonilüreler; pankreastan insülin salınımını arttırmak amacıyla kullanılır. (Betanorm, Diamicron, Diameprid, Diabinese, Gliben, Glutril, Glucotrol XL, Minidiab, Amaryl bu grup ilaçlara örnek olarak verilebilir)
Biguanidler; insülin direncinde de kullanılan, hücre içine şekerin girmesine yardımcı ilaçlardır. Glucophage, Glifor, Gluformin, Glukofen sayılabilir.
Alfa-Glikosidaz inhibitörleri; yediğimiz karbonhidratların parçalanmasını engeller. Glucobay türevleri.
Glinidler: Nateglinid, Repaglinid (Novonorm, Starlix) bu grubun amacı pankreası uyarmak ve insülin salgısını arttırmak.
İnsülin dirençini azaltan; insüline duyarlılığı arttıran ilaçlar:
Bu grup ilaçlar metforminden farklı etki göstererek insülin dirençini azaltır. Vücutta hafif derecede su tutulmasına ve ortalama olarak 2-3 kilo ağırlık artışına neden olabilmektedir (Avandia).
İnsülin ise kısa etkili uzun etkili mix ve depo insülin olarak 4 gruba ayrılabilir.
Günümüzde tedavi amacıyla kullanılan ticari insülinlerin, birçok bakımdan birbirinden farklı özellikleri vardır.
Konsantrasyonlarına, etki biçimlerine göre farklı çeşit insülinler mevcuttur.
Regüler (kısa etkili), orta etkili (NPH), hızlı etkili, uzun etkili, hazır karışım (Mix insülinler %10, 20, 30, 50, 70).
Şeker Hastalığının Komplikasyonları
Şeker hastalığı tüm sistemleri olumsuz etkileyen, kronik bir hastalıktır. İlaçlarla bu hastalığa bağlı komplikasyonlar geciktirilebilir ancak ameliyat ile şeker hastalığının son bulma şansı vardır.
Şeker hastalarında ani başlayan komalar olabilmektedir.
*Diyabetik ketoasidoz koması
*hiperosmolar nonketotik koma,
*laktik asidoz ve
*hipoglisemik komadır.
Şeker hastalığında ilerleyen süreçlerde organ ve damar hasrlarına bağlı olarak da retinopati (göz tahribatı), nöropati (sinir tahribatı) ve nefropati (böbrek tahribatı) görülebilmektedir.
Büyük damar tıkanıklıkları da oldukça sık görülmektedir. Felç, bacak damarı tıkanması gibi sorunlar gelişebilir.
Dünyada ve ülkemizde neden şeker hastalığı artmaktadır?
İnce Bağırsaklarımız üç bölümden oluşur ve toplam uzunluğu 450 cm ile 600 cm arasında değişmektedir: Duodenum, Jejunum ve İleum.
Özellikle ortalama 7 metre olan ince bağırsağın son 1,5 metresi olan İLEUMdan salgılanan hormonların azlığı şeker hastalığına neden olabiliyor. Ameliyatlarda temelde amaçlarından biri de bu bölgenin işlevselliğini arttırmak ve gıdaların bir an önce bu bölgeye gelmesini sağlamak. Bypass cerrahileriyle gıdalar ince bağırsağın ilk bölümünü pas geçip direk orta kısımlara ulaşmaktadır.
Şeker Hastalığının Ameliyatla Tedavisi
KİMLER İÇİN ŞEKER AMELİYATI UYGUNDUR?

Metabolik cerrahiden yarar gören hasta grubu tip 2 diyabet hastalarıdır. Ancak unutulmamalıdır ki her tip 2 diyabet hastası, ameliyat adayı değildir. Tip 2 diyabet hastaları diyet, egzersiz, yaşam tarzı değişiklikleri, ilaç ve insülin kullanımına rağmen kan şekeri kontrolü sağlayamıyor ise ameliyat olmalıdır. Hastalar, ameliyat planlamadan önce ayrıntılı ve multi-disipliner bir yaklaşımla tetkik edilmeli; en doğru tedavi alternatifleri hasta ile paylaşılmalıdır.
Metabolik Sendrom Nedir?
Türkiye Endokrinoloji Metabolizma Derneği, Metabolik Sendrom Çalışma Grubunun önerdiği, Metabolik Sendrom Tanı Kriterleri (2005)
Aşağıdakilerden en az biri:
⦁ Diyabetes mellitus veya
⦁ Bozulmuş glukoz toleransı veya
⦁ insülin direnciveAşağıdakilerden en az ikisi:
ve
Aşağıdakilerden en az ikisi:
⦁ Hipertansiyon (sistolik kan basıncı >130, diyastolik kan basıncı >85 mmHg veya antihipertansif ilaç kullanıyor olmak)
⦁ Dislipidemi (trigliserid duzeyi > 150 mg/dl veya HDL duzeyi erkekte < 40 mg/dl, kadında< 50 mg/dl)
⦁ Abdominal obezite (VKİ > 30 kg/m2 veya bel çevresi: erkeklerde > 94 cm, kadınlarda > 80 cm)
Üstteki bulgulardan üçüne sahip olan hastalarda metabolik sendrom bulunmaktadır.
Metabolik sendromu, obeziteye bağlı olarak ortaya çıkan tip 2 diyabetin oluşturduğu bütün yandaş sorunların toplamı olarak değerlendirebiliriz. Ancak metabolik sendrom aynı zamanda obeziteye de neden olabilecek sorunları bünyesinde barındırır.
Metabolik Sendromun Tedavisi Neden Önemlidir?
Metabolik sendrom, sigara gibi hem yaşam kalitesini hem de ömrü kısaltır, ve önlenebilir ölüm nedenlerindendir. Bu nedenle tedavi edilmesi hayati önem taşır.
Metabolik Cerrahi Ameliyatları
Metabolik cerrahi, kişilerin metabolizmasının değişimine sebep olan, vücutta bazı hormonların artmasına sebep olan ameliyatlardır.
Tüp mide (sleeve gastrektomi), gastrik bypass, biliopankreatik diversiyon ve duodenal switch ameliyatlarının temeli, kısıtlama ve emilim bozukluğu üzerine dayanır. Emilim bozukluğunun ön planda olduğu bypass ameliyatların yapıldığı hastaların ise ömür boyu demir, kalsiyum, vitamin ve mineral takviyesi alması gerekmektedir.
Yukarıdaki ameliyatlara ek olarak yapılabilen diğer iki ameliyat ise
1- İleal interpozisyon
2- Transit Bipartisyon
ameliyatlarıdır.
1- İleal İnterpozisyon (İİ)

İleal İnterpozisyon özellikle Tip 2 diyabetin tedavisi için geliştirlen bir cerrahi prosedürdür. Temel amaç ileumun başka bir bölgeye pozisyon değişikliğidir.
Bu ameliyat insülin kullanan şeker hastalarından normal veya fazla kilolu olanlara yapılmaktadır. Ana hedef ileumdan salgılanan hormonların arttırılmasıdır. Bu ameliyatla kilo verimi amaçlanmamaktadır.
İleal İnterpozisyon ameliyatında önce mide biraz küçültülür,( ghrelin hormonunu azaltmak amacıyla) ve duodenumdan ayrılır. Daha sonra ince bağırsağın ileum denilen kısmın bir bölümü serbestlenerek bir ucu mideye diğer ucu da jejenum denilen ince bağırsağın diğer bölümüne bağlanır.
Uzun dönem sonuçları henüz belli olmamakla beraber şu ana kadar çok başarılı sonuçları mevcuttur.
2- Transit Bipartisyon

Bu ameliyatta önce tüp mide ameliyatı yapılır ancak son kısım geniş bırakılır. Bu bölgeye ileum ya roux-n-y tekniği ile veya loop şeklinde bağlanarak yemeklerin bir kısmının normal yolu bir kısmının ise direk ileuma geçişi sağlanır. Burada amaç hem kilo verdirmek, hem ghrelin hormonunun azalmasını sağlamak hem de ileumdan GLP-1 ve diğer hormonların artmasını sağlamak. Bu ameliyattta hastaların ömür boyu vitamin kullanımı olmamakta ayrıca safra yollarına erişim de normal yoldan sağlanmaktadır.
Obez, tip 2 diyabetli ve c peptit düzeyi normal olan hastalara uygulanabilmektedir.
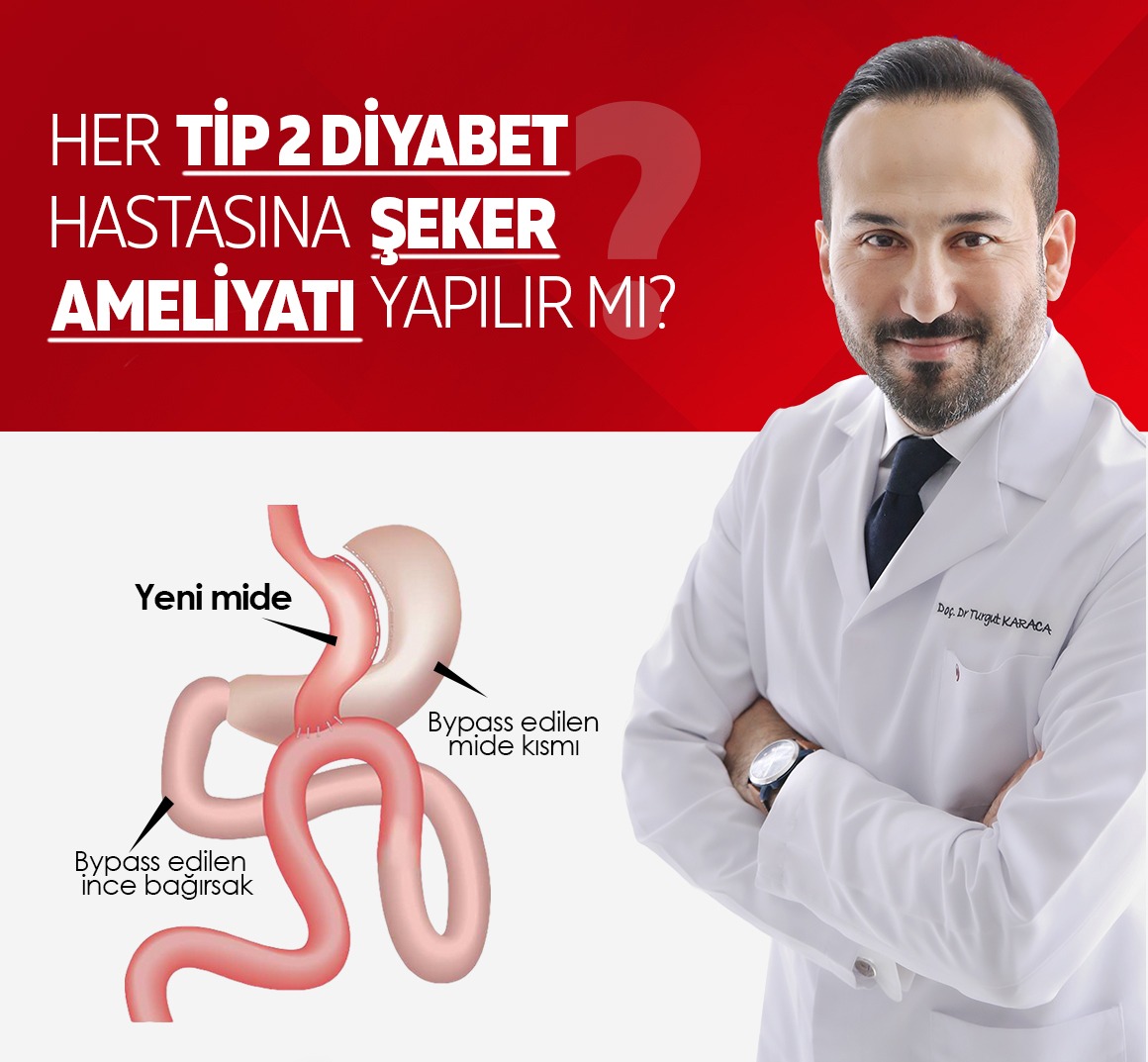
Kliniğimizde obezitesi olan ağır diyabetli hastalara uyguladığımız ameliyat : Mini gastrik bypass ameliyatı:
Bu ameliyat tekniğinde ilk aşamada mide incisura angularis düzeyinden kesilerek küçültme ve tüp haline getirme işlemi yapılır. 2 aşamada ise ince bağırsak ortalama 150-200 cm arası tespit edilir (bu mesafe kişinin beden kitle ineksine, şeker hastalığı varlığına, toplam ince bağırsak uzunluğuna ve metabolik hızına göre değişiyor ). 3. Aşamada ise belirlenen ince bağırsak mesafesi ile mide arasına tek anastomoz (bağlantı) yapılarak mideye giren gıdaların ince bağırsağın o mesafesine bypass ile hızlı bir şekilde geçişi sağlanır. Özellikle obez tip 2 diyabet hastalarına uygulanan bu teknikte amaç hem mideyi daraltarak kişilerin gıda alım kısıtlamasına girmesini sağlamak hem de gıdaların ileum denilen ince bağırsağın son bölümüne geçişini hızlandırarak o bölgeden hormon ve bazı maddelerin salgılanımını arttırmaktır. Bu şekilde pankreasta fonksiyon görmeyen ß (beta) hücreleri çalışmaya başlayacak hem de vücutta insülin direnci kırılacak. Bu şekilde hastalardaTip 2 diyabetes mellitus (şeker hastalığı) son bulacaktır.
Bu ameliyattan sonra da %85-90 oranında diyabetin regüle olmakta, ilaçlar bıraktırılmaktadır. Bu ameliyat tekniğinde mide genişliği ayarlanabilmektedir. Bu ameliyat insülin ile kontrol altına alınamayan tip 2 diyabet hastalarından, c peptit düzeyi normal ve beden kitle indeksi 30’un altı ve üstü hastalara uygulanabilmektedir. Kliniğimizde özellikle beden kitle indeksi 30 ve üzeri hastalara uygulamaktayız.
Mini gastrik ameliyatının avantajları:
Mini gastrik ameliyatının dezavantajları:
Ameliyattan Kimler Yarar Görür?
Diyet, egzersiz, yaşam tarzı değişiklikleri yapmasına ve ilaç ile insülin kullanmasına rağmen kan şekeri kontrolü sağlanamayan tip 2 diyabet hastalarının ameliyat olması gerekmektedir. Ancak unutulmamalıdır ki ameliyat ilk değil, son seçenektir.
⦁ Açlık hormonu olarak bilinen Ghrelin miktarı azalır. Tokluk hissi uzun sürer,
⦁ Ghrelin azalması ile insülin direnci azalır,
⦁ Mide küçültülerek kalori kısıtlaması elde edilir.
⦁ Gıdaların ileuma erken ulaşması, GLP-1salgısını arttırır.
⦁ GLP-1pankreası uyararak insülin yapımını arttırır.
⦁ GLP-1 ayrıca dokulardaki insülin direncini ortadan kaldırır.
⦁ İnsülin direncinin kalkmasıyla, şeker hastalığı bulguları geriler.
⦁ Şeker hastalığına bağlı yandaş hastalıklarda düzelir.
Ameliyat sonrası süreç:
Ameliyat sonrası erken dönem süreç sleeve gastrektomi (tüp mide – mide küçültme) ameliyatına benzerdir. Bu ameliyattan sonra 3. saatte yürüyüşlere başlayan hastaya 1. gün önce kaçak testi yapıyoruz daha sonra ağızdan sulu beslenmeye geçiliyor. 2. gün taburcu olan hastalar günlük hayatlarına dönebiliyor.
10. gün, 1. ay, 2. ay, 3. ay, 6. ay 1. yıl ve 2. yıl kontrolleri oluyor. Bu süre içinde hastaların diyete uyumları ve spora başlamaları oldukça önem arz etmektedir. Hastalar sağlıklı beslenmeyi ve sporu hayat alışkanlığı haline getirmeleri gerekmektedir.
Haber, Duyuru, ve her türlü gelişmeden haberdar olmak için e-bülten aboneliğini yaptırınız